
胃,作为人体消化系统的核心器官,结构精密,功能繁重,却也极易受到外部环境和内在情绪的侵扰。相信许多常人都有过这样的经历:一阵突如其来的腹胀、持续的烧灼感,或是餐后的饱胀不适,往往被我们简单归咎于饮食失调,或是工作压力过大导致的慢性胃炎。我们习惯于自行购药,试图“压制”这些恼人的症状。当常规的胃药无法起到预期效果,或者症状在缓解后又迅速反弹时,人们内心的疑问便会悄然滋长:这仅仅是普通的炎症吗?
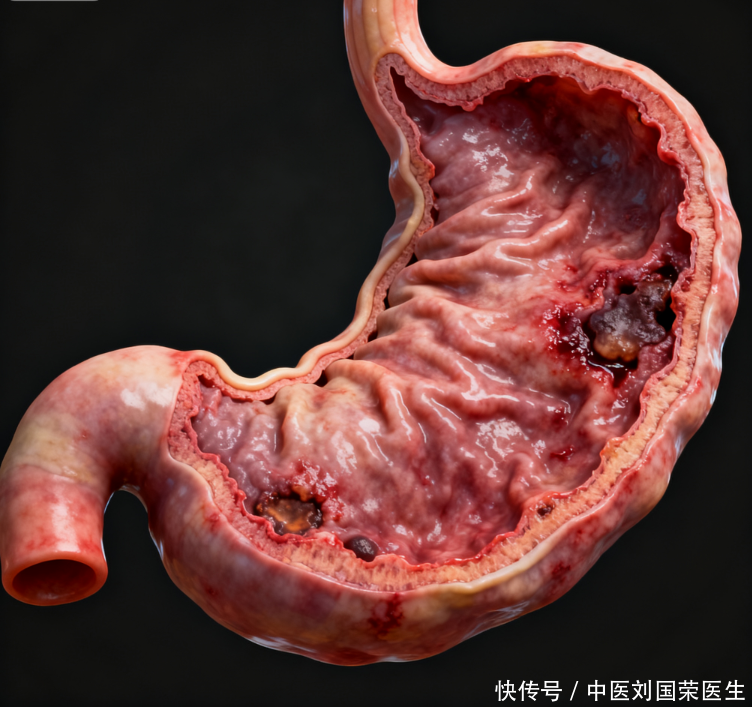
为什么普通的胃痛,可能是身体发出的“烟雾弹”?
胃淋巴瘤的临床症状之所以具有高度的迷惑性,是因为它通常以胃黏膜和黏膜下层的炎症浸润、糜烂或溃疡形式展现。当这种浸润发生时,人体感受到的信号往往与普通消化道炎症重叠,但有五个关键的变化,如果持续出现或性质异常,需要引起更高的警惕。
首先是持久的上腹部疼痛或不适,它可能不像典型的胃溃疡那样具有规律的节律性,而是呈现出模糊的钝痛感,并且对标准抑酸药物或抗炎治疗的反应欠佳。其次是食欲显著下降并伴随非意图性的体重减轻,这不是单纯因为控制饮食导致的消瘦,而是疾病影响了消化吸收功能和代谢状态。第三个变化是极易出现早饱感,即仅进食少量食物后便感觉胃部胀满,这提示胃壁的顺应性可能受到了损害。第四,要注意不明原因的消化道出血迹象,表现为持续的粪便潜血阳性,甚至排出柏油样黑便,或因慢性失血导致的进行性贫血。最后,少数情况下会出现全身性B症状,包括找不到明确原因的发热、夜间盗汗和显著疲乏,这反映了淋巴系统肿瘤的全身活跃特性。
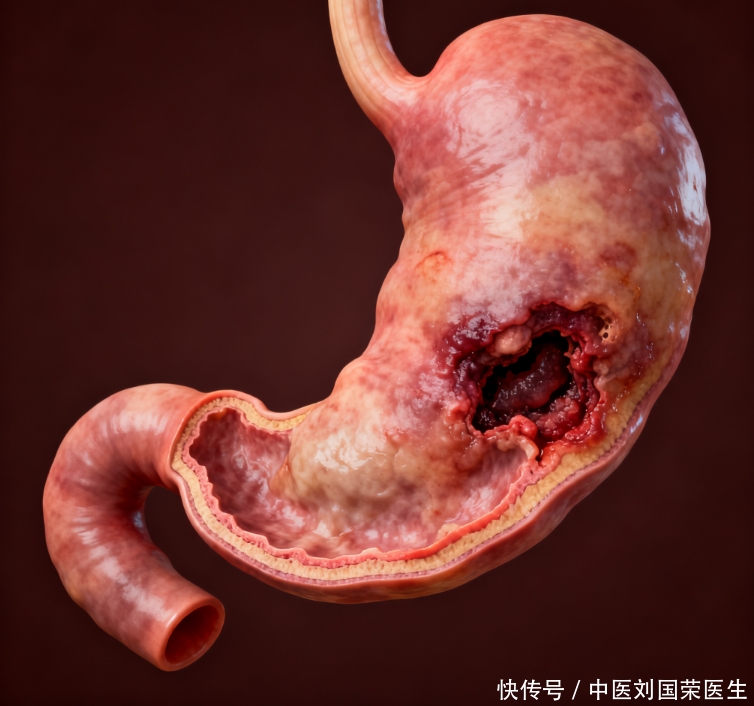
胃淋巴瘤与慢性胃炎,该如何辨别它们微小的差异?
在临床实践中,区分胃淋巴瘤与高度活跃的慢性胃炎或良性溃疡,往往是一项挑战。二者在症状上的相似性很高,但本质区别在于对标准疗法的“耐受性”。慢性非萎缩性胃炎或普通的消化道溃疡,在经过针对性的药物治疗(特别是根除幽门螺杆菌或强效抑酸剂)后,症状通常能在较短时间内得到稳定和显著改善。然而,胃淋巴瘤引发的病变,尤其是低级别黏膜相关淋巴组织(MALT)淋巴瘤,其炎症性表现往往对常规的消化系统药物缺乏彻底的应答。如果患者的上腹部不适反复发作,在服药期内好转,一旦停药或持续用药一段时间后仍无法根治,就提示医生需要考虑脱离良性疾病的诊断框架,转向更深入的细胞层面的探查。这种对既定药物反应的“异常惰性”,成为区分良恶性病变的重要线索。
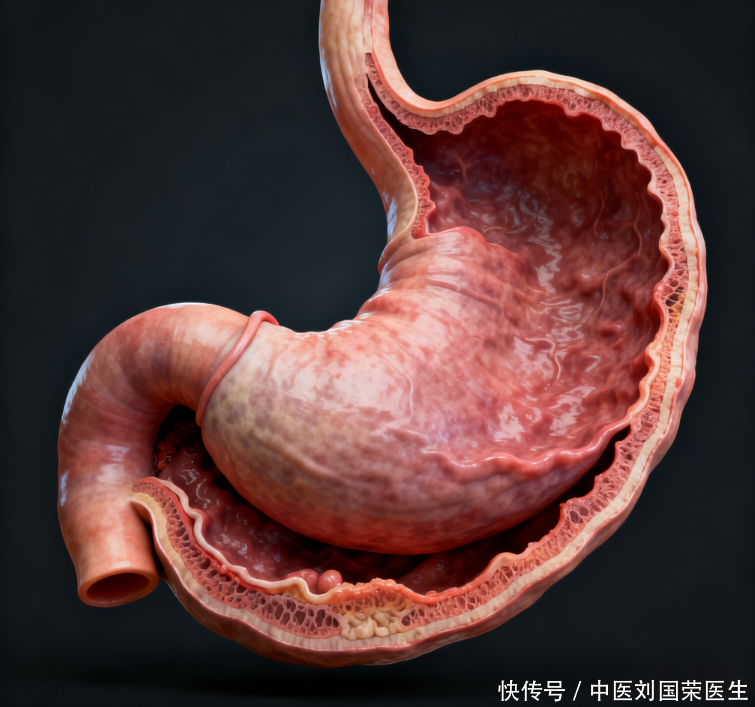
仅仅依靠胃镜看到的溃疡,不足以说明问题吗?
胃镜检查作为发现胃部病变的直接手段,能够清晰地观察到胃壁的形态变化,例如糜烂、隆起或溃疡。然而,单凭肉眼观察到的溃疡形状或大小,并不能直接断定病灶的性质。胃淋巴瘤导致的溃疡外观有时与普通良性溃疡难以区分,有时也可能表现为大面积、地图样、黏膜增厚或多发性结节。更重要的是,淋巴瘤的病理核心是淋巴细胞在胃壁内的异常聚集和持续增生,这种浸润现象必须通过活检来捕捉。活检样本会在显微镜下进行分析,通过免疫组化的方法,检测细胞的表面标记物,从而确认是否存在异型的淋巴细胞浸润,并对其进行精确分型。
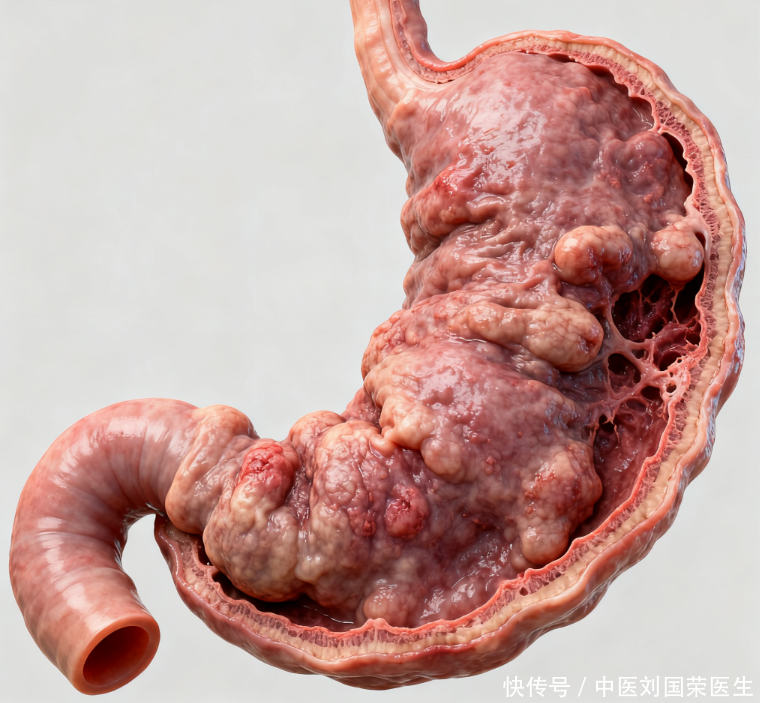
面对体内发出的任何信号,我们最有效的应对方式永远不是恐慌,而是建立一种冷静、持续的观察习惯。胃淋巴瘤的“隐藏信号”并非无法察觉,它们只是需要我们用更细致、更有耐心的视角去捕捉。请记住,身体的任何不适感都是一种独特的信息传递机制,尤其当那些看似普通的症状打破了常规的痊愈规律时,便是我们与专业医疗团队进行深度对话的时机。
淘配网提示:文章来自网络,不代表本站观点。